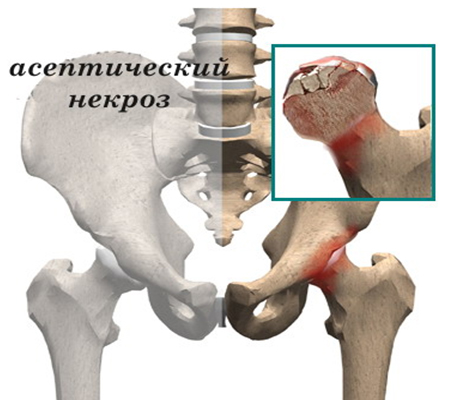
Асептический некроз

Асептический некроз - это тяжелое полиэтиологическое заболевание, связанное с гибелью остеоцитов (костных клеток) и разрушением костной ткани, чаще в субхондральной зоне (близкой̆ к суставу), быстро приводящее к развитию артроза пораженного сустава.
Причины
Выделяют первичный (спонтанный, идиопатический) остеонекроз, причина которого часто не известна, и вторичный, развивающийся после травмы, с нарушением целостности сосудов (перелома шейки бедренной кости, травматического вывиха бедра, импрессионного перелома мыщелков бедренной и большеберцовой костей) или на фоне приема глюкокортикоидов, злоупотребления алкоголем, лучевой или химиотерапии, аутоиммунных заболеваний, гиперлипидемии, болезни печени и печеночной недостаточности, различных коагулопатий (нарушения свертываемости крови). Болезнь также может развиваться после дайвинга и других гипербарических состояний, на фоне беременности.
Наиболее часто встречаются поражение головки бедренной кости
(тазобедренный сустав) и мыщелков бедренной и большеберцовой кости (коленный сустав). Так же могут поражаться таранная кость, головка плечевой кости и реже встречаются другие локализации.
Выделяют два основных механизма развития остеонекроза:
• Местное нарушение кровоснабжения в результате образования тромбов мелких сосудах, ведущее к гибели костных клеток, разрушению костной ткани и развитию артроза пораженного сустава. Этот механизм чаще встречается при вторичномостеонекрозе.
• Нарушение метаболизма (обмена веществ) костной ткани, с преобладанием разрушения над костеобразованием, приводящим к микропереломам костных балок с последующим затруднением венозного оттока, увеличению внутрикостного давления, гибели костных клеток и разрушению субхондральной кости. Второй механизм чаще встречается при первичномостеонекрозе, когда причина неизвестна.
В обоих случаях происходит разрушение костной ткани с последующим развитием артроза сустава.
Симптомы
Своевременная диагностика, позволяющая выявить патологический процесс на ранней стадии, и раннее начало адекватной терапии с учетом механизмов развитии болезни, позволяют остановить развитие заболевания и сохранить функцию сустава.
Остеонекроз головки бедренной кости выявляется чаще у молодых мужчин в возрасте 30-45 лет. Авсептический некроз головки бедра может протекать бессимптомно и выявляться при случайной рентгенографии. Типичным проявлением болезни является появление болей в паховой области, усиливающиеся при ходьбе, физических нагрузках, которые могут иррадиировать в ягодицу, передне-внутреннюю часть бедра, коленный сустав. Болевой синдром носит пульсирующий, глубокий, интермиттирующий характер. Нередко появлению болей предшествуют интенсивные физические нагрузки, прием обезболивающих препаратов дает кратковременный эффект. Из-за отраженных болей очень часто пациенты лечатся по поводу «поясничного остеохондроза», «радикулита» или «ишиаса», «артроза» коленного сустава.
В дальнейшем по мере прогрессирования заболевания появляется хромота, ограничение движений в суставе: в первую очередь внутренней ротации, сгибании и отведении, появляются "щелчки" в суставе при вставании или наружной ротации приведенного бедра, в запущенных случаях возникает деформация сустава и мышечная атрофия.
Остеонекроз мыщелков бедренной и большеберцовой кости (коленный сустав) чаще встречается у женщин старше 50 лет, реже у мужчин. Одним из факторов риска остеонекроза мыщелков бедренной и большеберцовой костей является общая потеря минеральной плотности костной ткани и наличие системного остеопороза.
Как правило, пациент ощущает боли в области коленного сустава,которые усиливаются при движениях в суставе, ходьбе по лестнице, часто они бывают мучительными, возникают в покое и ночью, нарушают сон. Отек мягких тканей области сустава и покраснение кожи обычно отсутствуют, температура кожи в области сустава остается нормальной или слегка повышенной. При асептическом некрозе боль очень интенсивная, но не соответствует выраженности изменений на рентгенограмме. Она начинается внезапно, на фоне полного благополучия, часто после повышенной нагрузки на сустав. Эффект от приема обезболивающих препаратов кратковременный или отсутствует. На поздних стадиях заболевания болевой синдром может быть постоянным, развиваются ограничения движений в суставе.
Остеонекроз таранной кости у большинства пациентов развивается после перенесенной травмы голеностопного сустава, особенно если после травмы не проводилось должной фиксации голеностопного сустава. Беспокоят боли в области стопы, голеностопного сустава, усиливающиеся при физических нагрузках, ходьбе, беге.
Как заподозрить остеонекроз?
Ранняя диагностика заболевания увеличивает шансы на успех консервативной терапии. Ранними стадиями считаются поражения до возникновения коллапса (разрушения) субхондральной кости (кости около сустава) и деформации суставной поверхности.
1. Боль в суставе может возникнуть без видимой причины, иногда после повышенной нагрузки за несколько дней до болевого синдрома.
2. На фоне приема обезболивающих препаратов болевой синдром не проходит в течение 5-7 дней.
3. Изменения на рентгенограмме не соответствуют выраженности болевого синдрома.
4. Пациент регулярно принимает глюкокортикоиды или имеет системное заболевание, при этом возникла боль в области сустава.
Методы диагностики
Рентгенологическая диагностика является наиболее доступной, но имеет существенный недостаток в диагностике остеонекроза – изменения костной ткани на рентгенограмме проявляются только при поздних стадиях заболевания. Но рентгенография сустава позволяет выявить грубые изменения костей, провести дифференциальный диагноз с рядом других заболеваний, которые тоже могут протекать бессимптомно.
Магнитно-резонанснаятомографияявляется основным методом выявления ранних стадий асептического некроза костей. Позволяет диагностировать заболевание на самых ранних стадиях, проявляющихся отеком костной ткани. Рекомендуется выполнение магнитно-резонансной томографии (МРТ) на аппарате с напряженностью магнитного поля не менее 1,5 Тесла. Начальные стадии асептического некроза костей могут быть выявлены только при МРТ исследовании.
Компьютерная томография. При невозможности выполнения МРТ рекомендуется компьютерная томография сустава. КТ-исследование назначается также при решении вопроса о необходимости оперативного лечения, выбора способа вмешательства, проведения дифференциальной диагностики между ранней и поздней третьей стадиями или контроля за динамикой развития асептического некроза после оперативного лечения.
Двухэнергетическая рентгеновская денситометрия – исследование, позволяющее по содержанию минералов (главным образом кальция) в костной ткани измерить количество кости, оценить общую потерю костной ткани. Как правило, назначается для исключения системного остеопороза.
Лабораторные диагностические исследования. Лабораторные исследования (клинический анализ крови, биохимический анализ крови и мочи, коагулограмма крови, паратгормон крови) рекомендуются для дифференциальной диагностики остеонекроза с другими заболеваниями костей и суставов и подбора адекватной фармакологической терапии.
При остеонекрозе клинический анализ крови и показатели гомеостаза кальция не имеют каких-либо отклонений от нормы. В случае выявления гиперкальциемии и гиперкальциурии потребуется исключение гиперпаратиреоидной остеодистрофии, онкологической патологии; при гипокальциемии - исключение остеомаляции; при отклонении уровня паратгормона – исключение гипер- или гипопаратиреоза различного генеза; при повышении СОЭ или отклонениях в формуле крови-исключение патологии костного мозга.
Лечение
Тактику лечения остеонекроза определяет врач травматолог-ортопед индивидуально в зависимости от локализации и стадии заболевания.
Различают следующие виды терапии:
1. консервативная (без хирургического вмешательства, но с иммобилизацией поврежденной конечности), медикаментозная терапия (назначение препаратов для лечения остеонекроза). Консервативная терапия эффективна на ранних стадиях заболевания.
2. хирургическое(остеотомия, эндопротезирование сустава). При запущенных и поздних стадиях чаще применяется хирургическое лечение.
Ортопедическая разгрузка сустава.
Разгрузка суставов нижних конечностей на ранних стадиях асептического некроза необходима для снижения риска импрессии суставной поверхности. При ходьбе нагрузка на сустав увеличивается в 3,5 раза, что может быть критическим для пациента в острой фазе асептического некроза. Разгрузка менее 3х месяцев недостаточна, так как цикл ремоделирования (перестройки) определенного участка костной ткани, даже при благоприятных условиях длится в течении 3 месяцев.
При поражении тазобедренного сустава
Ходьба при помощи костылей не менее 3х месяцев.
По прямой поверхности: сначала идут костыли, далее - больная нога, затем - здоровая нога.
Вверх по лестнице- сначала идет здоровая нога, затем - одновременно костыли и больная нога. Вниз по лестнице: сначала идут костыли и больная нога, затем - здоровая нога.
При поражении коленного сустава возможно 2 варианта разгрузки сустава:
1. Ходьба при помощи костылей не менее 3х месяцев. По прямой поверхности: сначала идут костыли, далее - больная нога, затем - здоровая нога.
Вверх по лестнице- сначала идет здоровая нога, затем - одновременно костыли и больная нога. Вниз по лестнице: сначала идут костыли и больная нога, затем - здоровая нога.
2. Фиксация коленного сустава в ортезе с боковыми поддерживающими вставками (пластмассовые или металлические) и липучими ремнями на бедре и голени для контроля сдавления и снижения риска отеков мягких тканей. С опорой при ходьбе на трость, которая должна быть в противоположной от пораженного сустава руке.
При поражении голеностопного сустава
Разгрузка голеностопного сустава осуществляется в фиксирующем брейсе с жесткими боковыми опорами и тростью в противоположной от поражения руке.
Медикаментозная терапия
Любая медикаментозная терапия должна назначаться и контролироваться врачом,т.к. необходим подбор оптимальной, эффективной и безопасной схемы лечения, учитывающей не только характер поражения сустава, но и сопутствующие заболевания сердечно-сосудистой системы, желудочно-кишечного тракта, печени, почек и других внутренних органов. Бесконтрольный прием препаратов может вызвать тяжелые осложнения и быть абсолютно неэффективным.
При асептическом некрозе кости применяются следующие препараты- анальгетики, сосудорасширяющие препараты, хондропротекторы, витамин Д3, препараты кальция, фосфора, в ряде случаев - препараты золендроновой кислоты. Прием препаратов, как правило, длительный, требует регулярных исследований анализов крови.
Внутрисуставная терапия
1. Озоно-кислородная смесь. При начальных стадиях асептического некроза возможно введение озоно-кислородной смеси с целью купирования болевого синдрома и повышения регенераторного потенциала тканей. Обоснованием данной методики являются исследования, доказывающие, что при остеонекрозе развивается гипоксия (недостаточность кислорода) тканей суставов. Активный кислород улучшает метаболизм тканей суставов и покровного хряща, предотвращая дальнейшее его разрушение, восстанавливая микроциркуляцию в пораженных тканях и оказывает регенерирующее действие.Также озон оказывает мощный обезболивающий эффект за счет проникновения в зону воспаления и окисления болевых медиаторов.Как правило, для внутрисуставного введения используют озоно-кислородную смесь в концентрации от 10 до 20 мкг/мл, объем введения составляет от 10 до 40 мл, частота 2-3 раза в неделю, на курс – 5 инъекций, ежегодно - 1-2 курса.
2. Плазма, богатая тромбоцитами (АСР-терапия)- процедура, при которой в пораженный сустав водится собственная плазма крови, обогащенная тромбоцитами. Она содержит различные биологически активные вещества: факторы роста, активирующие рост клеток, витамины, белки, различные ферменты, что позволяет улучшить питание хряща, способствует снижению болевого синдрома.
Перед проведением процедуры:за несколько дней до терапии необходимо отказаться от приема антитромботических препаратов.Перед процедуройрекомендуется применение витамина С, употребление фруктов, богатых витамином С. До процедуры отказаться от приема алкоголя и курения, полноценно выспаться накануне и избегать стрессовых ситуаций.
Противопоказания: тяжелые заболевания внутренних органов, патология крови (тромбоцитопения), онкологические заболевания, острые и хронические инфекции, вирусный гепатит, сахарный диабет, беременность, иммуннодефицитные состояния.
3. Препараты гиалуроновой кислоты.
При вторичном артрозе, который часто развивается при асептическом некрозе, возможно внутрисуставное введение заменителей (протезов) синовиальной жидкости. При остеоартрозе отмечается снижение концентрации гиалуроновой кислоты в синовиальной жидкости. Гиалуроновая кислота — главный компонент, который придает ей свойства смазки и защитной пленки для суставного хряща. В связи с этим одним из современных методов лечения больных с остеоартрозами является внутрисуставное введение препаратов гиалуроновой кислоты («жидкого протеза»).
Физиотерапия
Физиотерапевтическое лечение в ряде случаев позволяет уменьшить симптоматику заболевания, уменьшить количество принимаемых анальгетиков. Могут применяться импульсная электромагнитная терапия, гипербарическая оксигенация, экстракорпоральная ударно-волновая терапия.
Лечебная физкультура
Занятия физкультурой можно начинать после купировании болевого синдрома, как правило,это происходит через 1 месяц после начала заболевания.
Лечебнаяфизкультура улучшает кровообращение, способствует восстановлению функций суставов, предупреждает появление контрактур.
Оперативное (хирургическое) лечение
При неэффективности консервативной терапии врач травматолог - ортопед, учитывая стадию заболевания и возраст пациента, определяет показания и методы хирургического лечения.
При асептическом некрозе головки бедренной кости.
1. Вмешательство на головке бедренной кости. Туннелизация (декомпрессия) очага пораженного участка головки бедренной кости проводится для предотвращения коллапса головки. Это хирургический метод лечения, выполняемый с целью улучшения кровотока в кости для улучшения питания, снижения внутрикостного давления. Поводится при неэффективности консервативной терапии.
2. Тотальное эндопротезирование тазобедренного сустава - это операция по замене компонентов сустава имплантантами, которые имеют анатомическую форму здорового сустава и позволяют выполнять весь объём движений. После подобных операций пациент забывает о болях в суставах и возвращается к активной жизни.
При асептическом некрозе мыщелков бедренной и большеберцовой кости(коленный сустав)
1. Туннелизация (реваскуляризирующаяостеоперфорация) очага пораженного участка мыщелка бедренной или большеберцовой кости.
2. Артроскопия коленного сустава проводится в случае наличия свободного внутрисуставного тела или блокады сустава в положении сгибания или разгибания.
3. Мозаичная остеохондропластика - пересадка костно-хрящевых фрагментов из одной, здоровой, ненагружаемой зоны сустава, в зону разрушения хряща.
4. Коррекция оси конечности. При деформации нижней конечности (О-образной или Х-образной) происходит неравномерное, неправильное распределение нагрузки на коленный сустав при ходьбе, что может приводить к развитию остеоартроза. Коррегирующая остеотомия позволяет разгрузить пораженный участок, избежать развитие вторичного остеоартроза коленного сустава.
5. Эндопротезирование коленного сустава - очень точное хирургическое вмешательство, цель которого - вернуть подвижный безболезненный сустав, позволяющий вернуться к привычной жизни. Эндопротезирование коленных суставов необходимо тогда, когда разрушение коленей настолько велико, что вмешательство, сохраняющее сустав, больше не имеет смысла. В центре проводится как одномыщелковое, так и тотальное эндопротезирование коленного сустава.
Также как и обычный коленный сустав, искусственный в точности повторяет элементы нормального сустава, позволяя осуществить необходимый объем движений. Для каждого конкретного случая подбирается соответствующий протез.
При остеонекрозе таранной кости
1. Туннелизация (декомпрессия) очага.
2. Протезирование голеностопного сустава - замена суставных поверхностей голеностопного сустава на искусственные. Это высокотехнологичная операция, которая выполняется для улучшения подвижности в суставе: восстановления разгибания и сгибания в суставе, достигаемых за счет уменьшения болевых ощущений и восстановления анатомически правильного соотношения частей сустава.
3. Артродезирование голеностопного сустава - это операция по полному обездвиживанию сустава, при котором болевой синдром уходит, так как нет движения и трения суставе. Важно понимать, что это крайний метод, результаты операции необратимы, и необходимо принимать аргументированное решение о проведении артродезирования голеностопного сустава.
Общие рекомендации по лекарственному лечению остеонекроза
Любая медикаментозная терапия должна назначаться и контролироваться врачом,т.к. необходим подбор оптимальной, наиболее эффективной и безопасной схемы, подбор доз и режима приема. Бесконтрольный прием препаратов может, с одной стороны, вызвать тяжелые осложнения, а с другой - быть абсолютно неэффективным.
Какие обследования нужно иметь с собой при первой консультации врача ФЦТОЭ
1. МРТ пораженного сустава (не ниже 1,5 ТЛ), обязательно необходимо предоставить на диске (при поражении тазобедренного сустава рекомендовано МРТ обоих тазобедренных суставов).
2. Анализы крови: 1. Общий анализ крови, СОЭ, лейкоцитарная формула. 2. Биохимический анализ крови: кальций общий, кальций ионизированный, фосфор, щелочная фосфатаза, глюкоза, креатинин, мочевина, общий билирубин, АСТ, АЛТ, ГГТ. 3. Паратгормон крови. 4. Остеокальцин крови. 5. Витамин 25(OH)D3 крови.
3. Анализы мочи: 1. Общий анализ утренней мочи. 2. ДПИД (дезоксипиридинолин) утренней мочи. 3. Кальций суточной мочи.
4. Для лиц старше 50 лет - денситометрия (шейка бедра и поясничный отдел позвоночника).